
電車でお越しの場合・・・近鉄大阪線「法善寺」駅より東へ徒歩4分
お車でお越しの場合・・・外環状線(170号線)「柏原高校北」交差点を東へ
大阪府 柏原市はもちろん、大阪府(東大阪市、八尾市、藤井寺市、羽曳野市)、奈良県(大和高田市、香芝市、奈良市)、和歌山県などからも多数お越しいただいております。
![1型糖尿病と2型糖尿病の違い 原因・検査・治療 大阪府柏原市白岩内科]](../img/header_title_main.jpg)
柏原市・八尾市の糖尿病・心臓病・腎臓病・肥満症・高血圧
脂質異常症などの
生活習慣病および骨粗鬆症を
専門医が診療します



1型糖尿病発症原因は膵臓のベータ細胞というインスリンを作るベータ細胞が自己免疫により破壊されインスリン量が絶対的に足りなくなって起こります。 1型糖尿病の約半数は10代前半までに出現します。以前は小児糖尿病や、インスリン依存型糖尿病と呼ばれていました。

1型糖尿病は若年発症(特に小児・青年期)が多く、主に自己免疫機序により膵臓のインスリン分泌細胞(β細胞)が破壊され、急速にインスリン依存状態となる病態です。4~6歳や10~14歳のピークを中心に発症し、喉の渇き、多飲、多尿、体重減少が特徴的な急性症状です。

2型糖尿病発症原因はインスリンの出る量が少なくなるタイプと、肝臓や筋肉などの細胞でインスリン作用が悪くなる(インスリンの働きが悪い)タイプがあります。また2型糖尿病は食べ過ぎや運動不足などの生活習慣が関係している場合が多く、日本の糖尿病の95%以上はこのタイプです。2型糖尿病発症原因は遺伝、過食、運動不足、肥満、ストレスといった生活習慣(環境因子)です。

2型糖尿病の検査(診断)は、1回の検査結果だけでは確定せず、原則として同一の検査を別の日に再検査し、いずれも基準を満たすことで糖尿病と診断されます。ただし、多飲・多尿・体重減少などの典型的な症状があり、随時血糖値が200mg/dL以上の場合などは、1回の検査結果で診断が確定することもあります。
糖尿病の検査でよく耳にするHbA1c(ヘモグロビンエーワンシー)とは、直近1~2ヶ月の平均血糖値を反映する検査の事です。
HbA1cとは、血液中のヘモグロビンに結合したブドウ糖の割合を示します。
HbA1cの正常値は通常4.6%〜6.2%とされています。

| 血糖値・ HbA1c | |
|---|---|
| 空腹時血糖値 | ≧126mg/dL |
| 食事2時間血糖値 | ≧200mg/dL |
| 随時血糖値 | ≧200mg/dL |
| HbA1c | ≧6.5% |

糖尿病検査のCペプチド(CPR)検査は、膵臓のβ細胞から分泌されるインスリン量を測る検査です。インスリンの分泌能「内因性インスリン」で1型糖尿病・2型糖尿病の診断や糖尿病治療に必要な検査です。

糖尿病検査のHOMA-β(ホーマベータ)検査は、空腹時血液データから、膵臓のインスリンの分泌能「内因性インスリン」を評価する指標です。1型糖尿病・2型糖尿病の診断や糖尿病治療に必要な検査です。


2型糖尿病の治療は、食事療法、運動療法、薬物療法の3本柱があり、高すぎる血糖値を正常域まで低下させ、合併症を防ぐことを目的としています。

食べてはいけないものはありませんが、自分に合った分量で、バランスのとれた食事にする必要があります。食事療法は糖尿病治療の基本となるものです。


2型糖尿病のは食事療法と並んで重要な治療になります。筋肉を減らさず脂肪を減らし、健康的な体質改善をするとともに、カロリーを消費する事で直接的に血糖を下げることが重要です。また、運動によりインスリンの働きが良くなるといったメリットもあります。しかし、急な激しい運動は、病状によっては合併症を悪化させる場合もあるため、医師の判断による運動処方が必要です。

薬物療法には、飲み薬(経口血糖降下薬)による治療とインスリン・GLP-1受容体作動薬の自己注射療法の二つがあります。 使用薬剤の選択は、個人個人の体質や合併症の程度にあわせて千差万別です。
1型糖尿病の治療は持続的なインスリン補充(注射またはインスリンポンプにより補充)が不可欠です。超速効型インスリンと持効型インスリンを組み合わせた強化インスリン療法(1日4〜5回)や、持続皮下インスリン注入療法(CSII)が一般的で、血糖測定と食事(カーボカウント)で血糖を管理します。
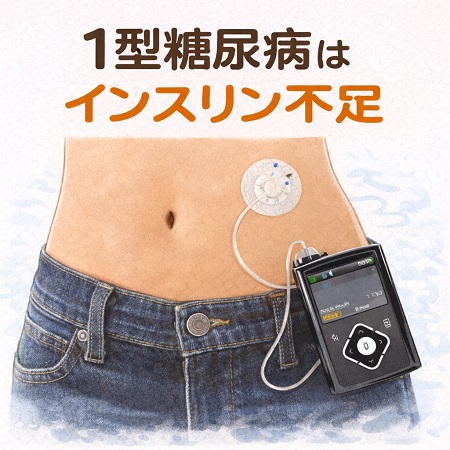
2023年6月に開設した1型糖尿病専門外来(第1・第3土曜日) では、自身も13歳で発症した1型糖尿病患者である加藤研医師をリーダーに 糖尿病看護認定看護師・糖尿病療養指導士・管理栄養士と協力し医師診察前に血糖測定器からの血糖自己測定のデータやSAP療法のデータを直接パソコンに取り込み、データを解析し曜日や時間帯別による血糖変動の特徴やインスリンポンプの使用状況を把握し食習慣・カーボカウント指導などを含め患者さんと日常生活を振り返り、血糖コントロールの改善点発見に努めています。その後診察室に入っていただき次回外来までの方針を話し合います。看護師または栄養士の介入を希望されない場合は、医師の診察のみで対応しています。 インスリンポンプやSAPの有効な活用を学ぶには国立病院機構大阪医療センターでの入院導入がお勧めですが、入院が難しい患者さんには、当院で外来導入も行っています。
<具体的には>
(1)1型糖尿病を専門的に取り組む医師、医療チームに診てもらいたい方
(2)1型糖尿病領域の最新治療法について医師・医療従事者から情報が知りたい方
(3)1型糖尿病を発症して間もない方(今後の療養生活に不安を感じている方)
(4)インスリンポンプ療法やSAP療法、リアルタイムCGM導入希望の方(インスリンポンプからSAPへ切り替え希望の方)
(5)インスリンポンプ療法やSAP療法、リアルタイムCGMに興味があるが、導入に不安で相談したい方
(6)今まで小児科に通院していたが、年齢などの問題で内科へ転科を考えている方
(7)2型糖尿病と区別し、1型糖尿病専門外来で診てもらいたい方(同じ病気をもつ患者さんが集まる外来に通院希望のある方)
(8)現在の通院先で血糖コントロールが不良で相談したい方
(9)今までの変化のない1型糖尿病治療に不安で新しいことに挑戦したい、病気に向き合う上で何か自分を変えたいと思っている方
自己血糖測定(SMBG:Self Monitoring of Blood Glucose)は、自宅で手軽に血糖値をチェックできるため、生活管理(医師の指示のもと食前、食後、運動前後や就寝前など、1日の血糖値の変動を把握する)や治療見直しに役立ちます。
CGM (Continuous Glucose Monitoring)は、血糖値を継続的に測定できる血糖測定器です。皮膚にCGMセンサーを装着して、24時間365日、リアルタイムで血糖値の変動を把握することができます(リアルタイムCGM)。リアルタイムCGMの情報を用いて、高血糖や低血糖の状況の把握、食事や運動、インスリン注射などの効果を分析し、生活管理や治療見直しに役立てます。

SAP (Sensor Augmented Pump: サップ) 療法は、リアルタイムCGMを用いたインスリンポンプ療法のことです。リアルタイムCGMで測定されたグルコース値がインスリンポンプモニタ画面に表示され、血糖の変動傾向をいつでも確認することができます。またインスリンポンプが低血糖や高血糖の可能性があることをアラートで知らせてくれたり、低血糖の可能性があるときにはインスリンの注入を停止してくれたりします。
